El fantasma de la 'gripe española'
La pandemia acabó en 1918 con cuatro veces más muertos que la Gran Guerra

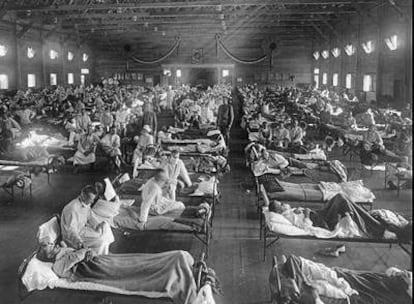
La I Guerra Mundial terminó en 1918 con nueve millones de muertos. La gripe española de ese mismo año acabó con la vida de 40 millones de personas. Fue la peor de las tres epidemias mundiales de gripe del siglo XX (1918, 1957 y 1968), y de hecho la peor pandemia de cualquier tipo registrada en la historia. El virus que la causó no venía de los cerdos, sino de las aves, pero era un H1N1, como el actual. El H1N1 era un virus aviar hasta 1918, y fue la gripe española quien lo convirtió en una cepa humana típica.
Los países implicados en la Gran Guerra no informaban sobre la epidemia para no desmoralizar a las tropas, de modo que las únicas noticias venían en la prensa española. La gripe española debe su nombre, por tanto, a la censura de tiempos de guerra, y no a su origen, ya que el primer caso se registró en Camp Funston (Kansas) el 4 de marzo de 1918. Por entonces el virus sólo causaba una dolencia respiratoria leve, aunque muy contagiosa, como cualquier gripe. En abril ya se había propagado por toda Norteamérica, y también saltado a Europa con las tropas americanas.
Aquel virus mataba todos los ratones del laboratorio en una semana escasa
El primer caso de la segunda oleada mortal se registró el 22 de agosto en el puerto francés de Brest, una de las principales entradas de los soldados norteamericanos. Era el mismo virus, porque los afectados por la primera oleada estaban inmunizados frente a la segunda. En algún momento del verano, sin embargo, se había convertido en un agente mortal. Causaba neumonía con rapidez, y a menudo la muerte dos días después de los primeros síntomas.
En Camp Devens, Massachusetts, seis días después de comunicarse el primer caso ya había 6.674 contagiados. Los brotes se extendieron a casi todas las partes habitadas del mundo, empezando por los puertos y propagándose por las carreteras principales. Sólo en India hubo 12 millones de muertos.
Fue la llegada del virus a los lugares más recónditos la que permitió reconstruirlo hace cuatro años. Johan Hultin, un médico retirado, y los científicos militares al mando del genetista Jefferey Taubenberger, lograron rescatar los genes del virus de los pulmones de una de sus víctimas, una "mujer gorda" que había muerto en 1918 en un poblado esquimal de Alaska, donde el frío había preservado el material particularmente bien.
Se supo así que el virus de 1918 no tenía ningún gen de tipo humano: era un virus de la gripe aviar, sin mezclas. Tenía, eso sí, 25 mutaciones que lo distinguían de un virus de la gripe aviar típico, y entre ellas debían estar las que le permitieron adaptarse al ser humano. Se supo así que el virus de la gripe española se multiplica 50 veces más que la gripe común tras un día de infección, y 39.000 veces más tras cuatro días. Mata a todos los ratones de laboratorio en menos de una semana.
Los grupos de Terrence Tumpey, de los CDC de Atlanta (los principales laboratorios norteamericanos para el control de epidemias) y Adolfo García-Sastre, del Mount Sinai de Nueva York, se preguntaron luego qué mutaciones del virus de la gripe española podían eliminar su capacidad para transmitirse entre personas. Y el resultado es que bastaban dos mutaciones en su hemaglutinina (la H de H1N1); esas mismas mutaciones puestas del revés bastarían para conferir a un virus aviar una alta capacidad de transmisión entre humanos.
La hemaglutinina es el componente de la superficie del virus que reconoce a las células de su huésped. Es el principal determinante de la especificidad del virus (la especie o lista de especies a las que puede infectar). Lo importante no son tanto los números adosados a la H (H5, H1...), sino los detalles de su secuencia, el orden exacto de sus aminoácidos.
Las dos mutaciones clave afectan críticamente a la interacción de la H con sus receptores en las células animales, que pueden ser de dos tipos: alfa-2,3 o alfa-2,6. Los virus de la gripe aviar se unen preferentemente al receptor alfa-2,3, que se encuentra a altas concentraciones en las células del intestino de las aves acuáticas y costeras. Sin embargo, los virus humanos se unen más eficazmente a los alfa-2,6, que se encuentran en el sistema respiratorio de las personas.